第一部分:病例描述
主诉:李 X,42 岁,男性。发热伴呼吸困难 3 天。
现病史:
入院前 3 天无明显诱因出现发热,最高体温 40.0℃,咳嗽,少量白痰,无痰中带血,乏力纳差,当地医院(运城中心医院)肺部 cT 提示双肺渗出改变,部分小叶间隔增厚,双侧少量胸腔积液,双肾提及缩小,考虑患者病情危重,遂于次日(2021 年 4 月 28 日)转入我院呼吸与危重症 ICU。
既往史:高血压病 10 年,平素口服酒石酸美托洛尔片、非洛地平片等控制尚可,肾移植术后 8 年,长期口服吗替麦考酚酯(0.25 mg bid)、他克莫司(0.5 mg bid)、醋酸泼尼松片(5 mg qd),平素肌酐能够维持在 150umol/L 以下。
入院诊断:
1.肺部感染(细菌、病毒、真菌)?
2.I 型呼吸衰竭
3.高血压病 极高危
4.肾移植术后
5.肾功能不全
病例特点:
1.中年男性,42 岁,起病急,病程短
2.主要表现为发热,呼吸困难,乏力纳差
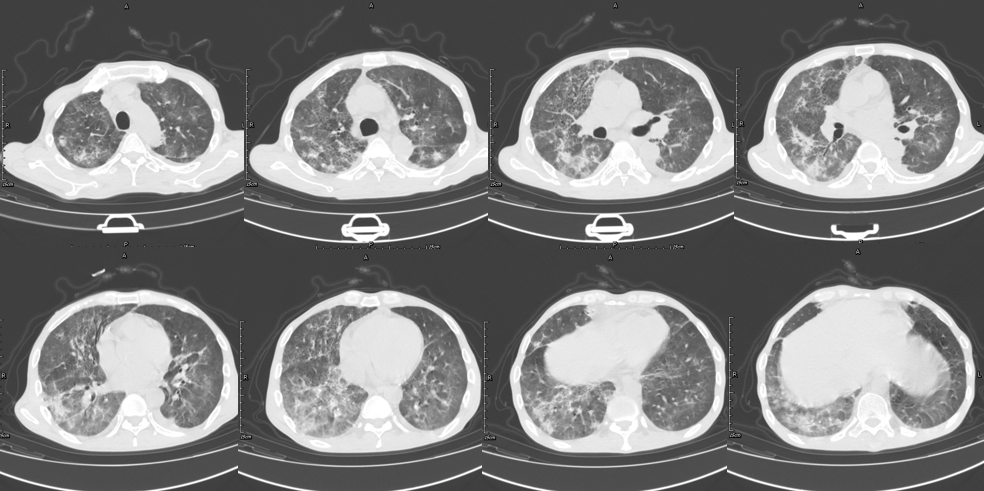
3.胸部 cT 提示:双肺多发磨玻璃影,以及多发斑片影,小叶间隔增厚,渗出表现明显。
4.既往肾移植术后病史
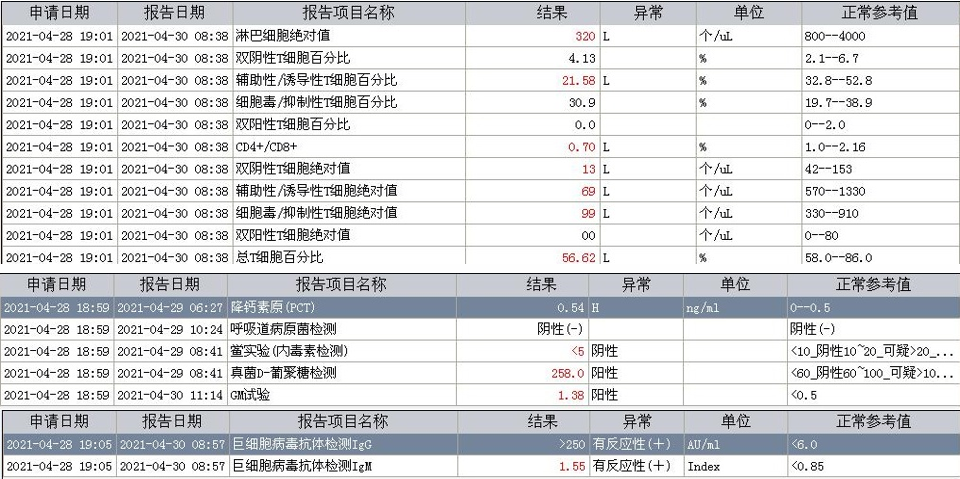
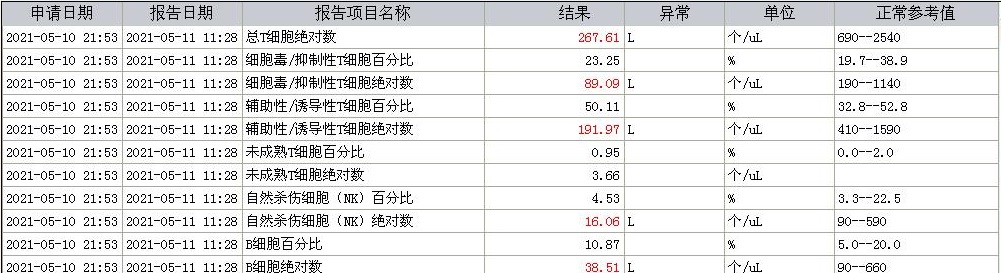
5.细胞免疫明显抑制甚至衰竭。
第二部分:常规检测结果、常规病原学检测结果等
1. 入院基本情况:
查体:消瘦容貌,双肺呼吸音粗,双肺可闻及散在湿啰音。
2. 辅助检查:
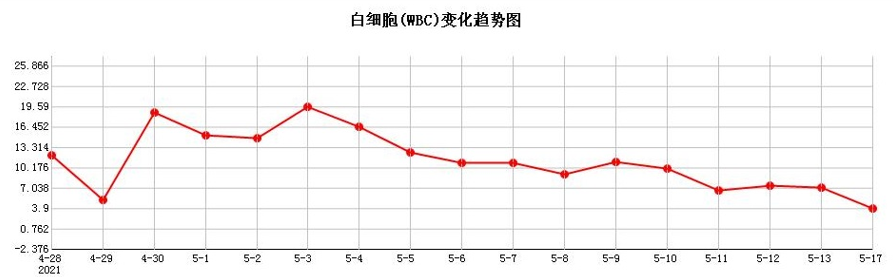
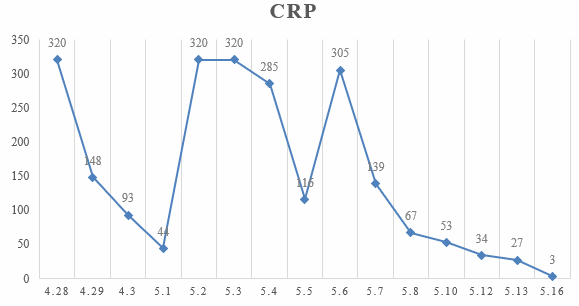
血常规:WBC 12.09×109/L,Hb 71 g/L,PLT 431×109/L,中性粒比值 79.3%,CRP >320 mg/L。
血生化:ALT 49.7U/L,AST 47.5U/L,TBIL 12.1umol/L,ALB 29.4 g/L,BUN 23.92 mmol/L,Cr 294.11umol/L,UA 501.5umol/L。
血气:PH 7.413,PO2 49.4 mmHg,PCO2 21.9 mmHg,HCO3- 16.6 mmol/L,SO2 87%。
凝血:PT 15.7s,PA 67%,INR 1.29,APTT 30.3。
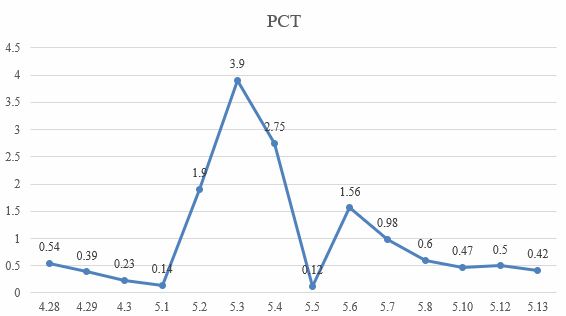
其他:PCT 0.53ng/ml。
3. 影像学检查:
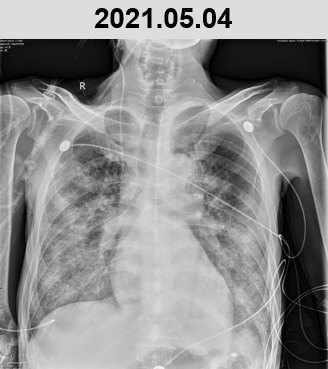
2021.04.28
4. 其他辅助检查:
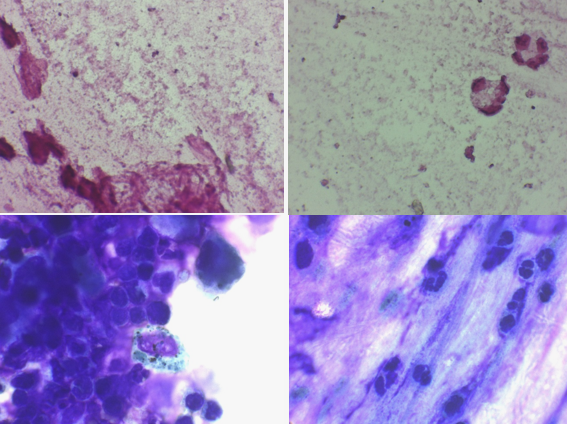
5. 气管镜及床旁 ROSE
4 月 28 日行电子支气管镜检查,各分段较光滑,可见少量痰液,于右下肺基底段灌洗。院内培养结果为阴性,未发现明确致病菌。
灌洗液 ROSE 结果,革兰染色未见明显细菌及真菌,迪夫染色可见大量中性粒细胞。
第三部分:mNGS 检测
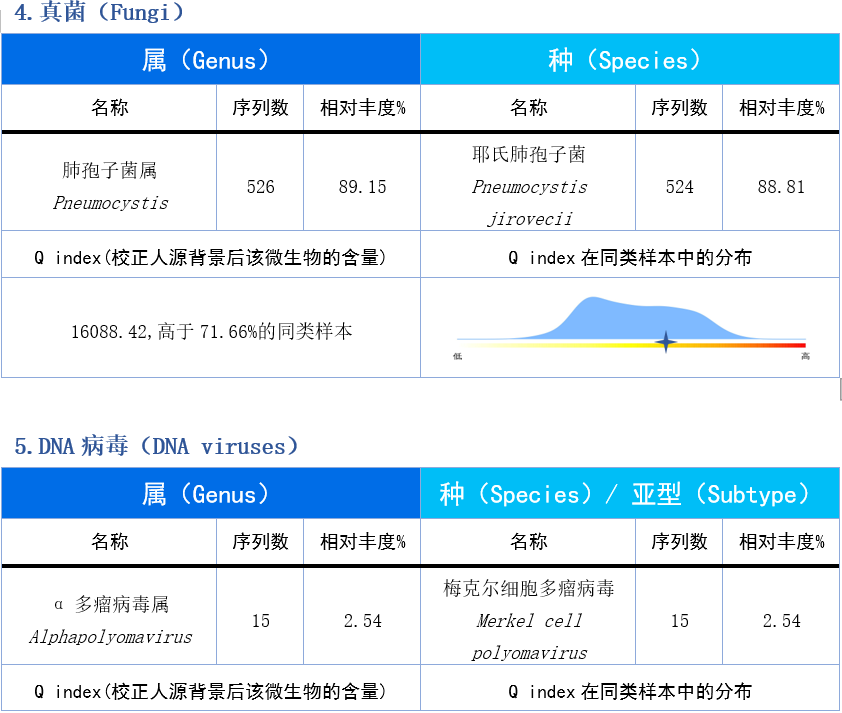
4.28 肺泡灌洗进行 Q-mNGS 检测结果:

第四部分:鉴别诊断
肺部感染(细菌、病毒、真菌)
第五部分:治疗经过及预后
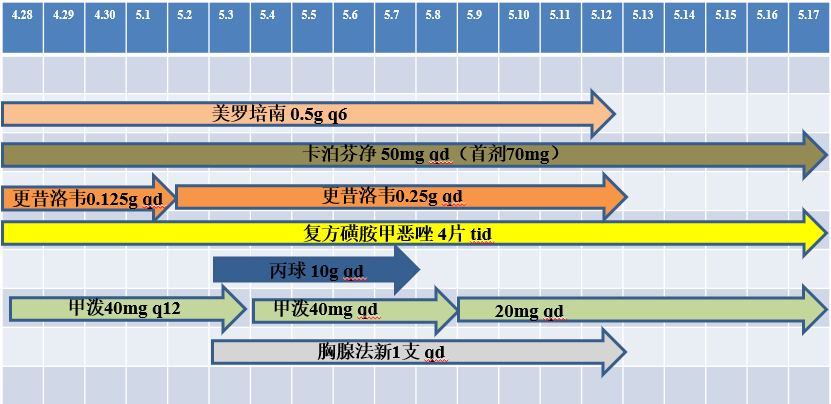
1.根据检验结果及灌洗液 NGS 结果,给予美罗培南(0.5 g q6 h)覆盖细菌,卡泊芬净(首剂 70 mg 其后 50 mg qd)覆盖真菌,磺胺(4 片 tid)治疗卡肺,同时加用更昔洛韦(0.125 g qd)覆盖巨细胞病毒。
2.给予激素缓解渗出(40 mg 2/日 5 天,40 mg 1/日 5 天,20 mg 1/日 11 天)。
3.给予脱水利尿纠正肺水增多。
4.给予高流量(流量 30L/min,氧浓度 40-60%)湿化吸氧提供呼吸支持。
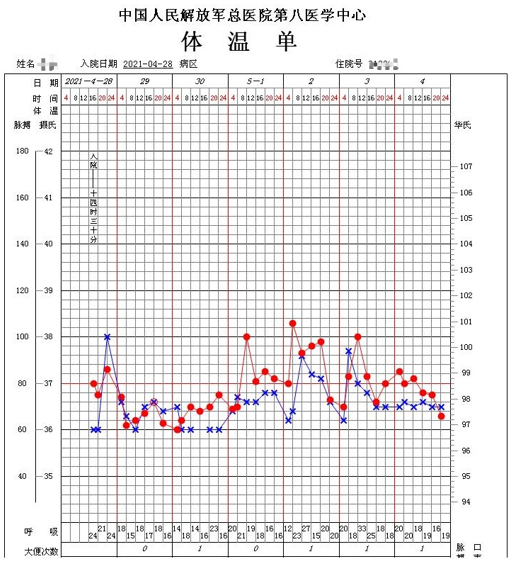
给予上述治疗后,患者喘息气短症状出现缓解,痰量减少,未在出现发热,炎症指标下降,复查胸片提示影像学出现改善。
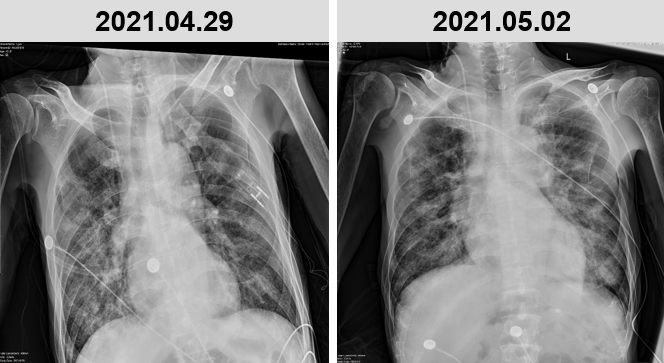
5 月 2 日及 3 日,患者再次出现发热,最高体温 37.8℃,炎症指标再次升高(CRP>320 mg/L,PCT 3.9ng/ml),且呼吸困难加重,高流量吸氧在调高参数的情况下( 40L/min,吸氧浓度 100%)症状不能缓解,随即更换为无创呼吸机(IPAP 16 cm H2O,EPAP 8 cm H2O,氧浓度 100%),查胸片提示双肺弥漫性磨玻璃改变加重。
病情变化:

治疗阶段的用药:
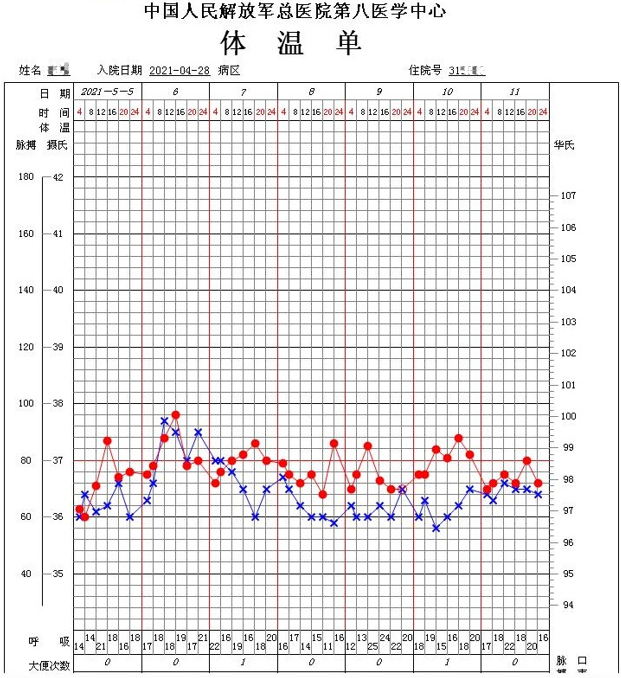
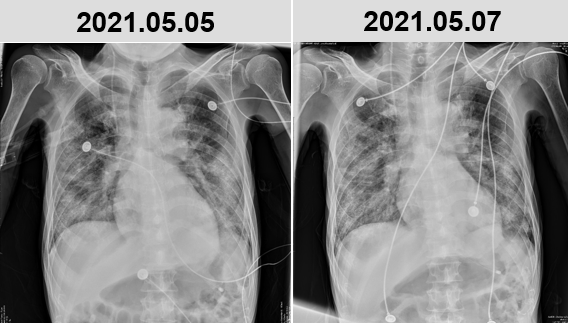
给予调整治疗后,患者喘息气短症状出现缓解,同时未再出现发热,炎症指标下降,呼吸支持力度逐渐降低(由无创呼吸机辅助呼吸逐渐转为无创及高流量交替应用,且参数逐渐调低),复查胸片提示影像学再次出现改善。
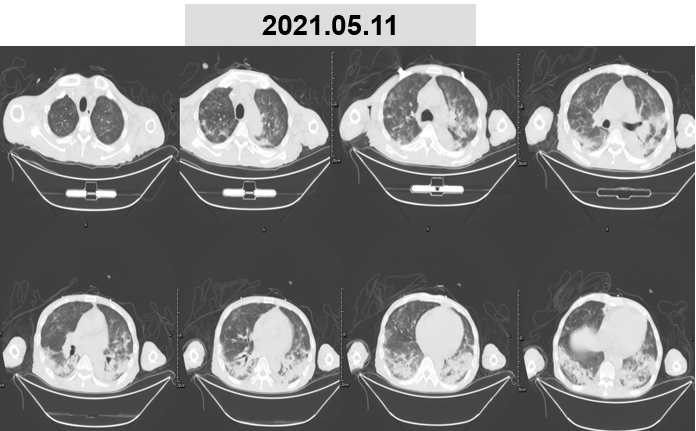
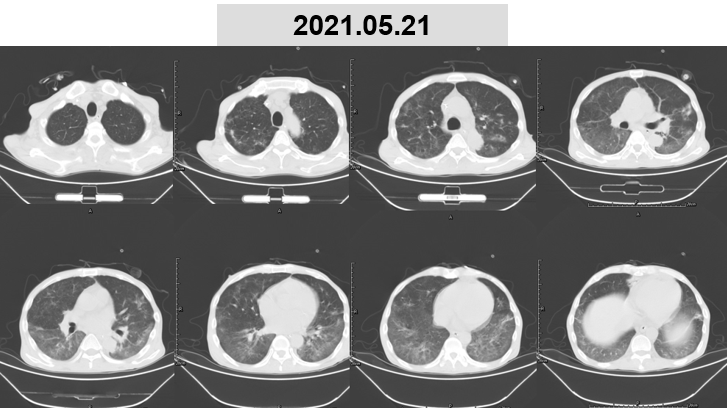
给予治疗 1 周后,患者症状逐渐趋于平稳,未在出现发热,炎症指标下降,且呼吸支持最终恢复到高流量吸氧(流量 30L/min,氧浓度 50% 以下),5 月 11 日复查肺部 cT 提示影像学磨玻璃较前明显吸收,左肺门及双下肺开始出现实变。遂于 5 月 12 日转入普通病房继续治疗,考虑到患者影像学可能转为肺泡纤维渗出或者存在机化可能,后续甲泼尼龙从 20 mg qd 改为 40 mg qd。
案例总结:
与常规病原体检测方法相比,mNGS 在病原体种类和分布、检测时效、敏感性、混合型感染诊断率及受益等方面更具优势,利用 mNGS 可更加高效寻找肾移植术后肺部感染的病原体,采取精准化治疗,减少费用,提高治愈率。







