第一部分:病例描述
主诉:患者 XXX, 男,58 岁,以「确诊滤泡型淋巴瘤 20 月余, 气喘 1 周, 发热 1 天。"入院。
现病史:患者 2019 年 8 月初无明显诱因下出现腹胀不适, 无明显腹痛腹泻, 无发热, 伴双下肢肿胀半月左右, 遂至当地医院溧阳市人民医院就诊,2019-08-12 查腹部 CT 示: 双侧胸腔积液, 脾肿大;腹腔及后后腹膜多发软组织影包饶血管, 淋巴结? 建议增强;胰周渗出, 胰腺炎待排;双侧腹股沟多发增大淋巴结。查彩超示: 左侧精索静脉曲张;双侧阴囊肿胀, 右侧显著。后至苏州大学附属第一医院, 门诊查血常规 (08-13): 白细胞计数 14.94*10^9/L, 淋巴细胞 11.21*10^9/L, 血小板计数 96*10^9/L, 血红蛋白 118 g/L;血百分: 淋巴细胞 79%, 中性粒细胞 16%, 单核细胞 5%;全腹增强 CT 示: 腹主动脉周围软组织占位, 考虑淋巴瘤可能大, 请结合临床;内乳、腹盆腔、双侧腹股沟多发肿大淋巴结;胸、腹盆腔积液;脾大;前列腺钙化灶。查体示多处淋巴结肿大, 以腹股沟最显著, 约鹌鹑蛋大小, 取左侧腹股沟淋巴结穿刺活检病理: 淋巴组织高度增生, 结合免疫组化结果, 支持诊断为低级别滤泡性淋巴瘤。后患者出现双下肢肿胀, 进一步完善外周血淋巴瘤免疫分型 (2019-08-19): 分析 84.6% 的成熟淋巴群体, 见 74.8% 的 CD5-CD10+成熟克隆性 B 淋巴细胞, 符合 FL 表型;左侧腹股沟淋巴结穿刺活检病理: 淋巴组织高度增生, 结合免疫组化结果, 支持诊断为低级别滤泡性淋巴瘤,PET-CT(2019-08-23):1、全身多处肿大淋巴结, 肝脾大, 均伴葡萄糖代谢增高, 考虑淋巴瘤可能;2、左上肺小结节, 未见明显葡萄糖代谢增高;3、右侧脑室旁梗死灶;右侧胸腔积液;肠系膜脂膜炎;盆腔少量积液。确诊为「低级别滤泡型淋巴瘤」。于 2019-09-03、2019-09-25、2019-10-16、2019-11-17、2019-12-09 分别行 R-CHOP 方案第 1、2、3、4、5 周期化疗, 治疗过程顺利。2019-12-31(苏州大学附属第一医院) 行 PET-CT 示: 滤泡淋巴瘤化疗后:1. 双侧颌下、颈部、腋窝、纵膈、腹腔、后腹膜及两侧腹股沟多发稍大淋巴结, 部分伴葡萄糖代谢轻度增高, 较前次 PET-CT 检查 (2019-08-23) 病灶体积缩小, 数量减小, 代谢减低, 提示治疗有效;2. 全身骨髓弥漫性葡萄糖代谢轻度增高, 请结合临床;3. 左上肺小结节, 部分 GG0, 均未见明显葡萄糖代谢增高, 建议随访;4. 右侧脑室旁梗塞灶;桶状胸;左侧上颌窦炎。2020-01-04 行第 6 周期化疗, 治疗过程顺利。2020-01-24 起予单药美罗华维持治疗,2020-04-13(苏州大学附属第一医院) 行 PET-CT 示: 滤泡淋巴瘤化疗后:1. 颌下、颈部、腋窝、纵膈、腹腔、腹股沟多发小淋巴结, 未见明显异常葡萄糖代谢增高, 右侧腋窝及盆腔肿大淋巴结伴葡萄糖代谢增高;较本院前片 PET-CT 检查 (2019-12-31) 相比, 右侧腋窝及盆腔淋巴结代谢较前增高, 请结合临床;2. 回盲部肠道葡萄糖代谢增高, 考虑炎症可能;胃窦部局部葡萄糖代谢增高, 炎性改变可能, 建议随访;3. 左肺上叶小结节, 增殖灶可能, 建议复查;右侧侧脑室旁低密度影, 较前相仿, 考虑陈旧性病变。后一直持续予单药美罗华维持治疗, 美罗华单药维持 5 次。2020-11-12(苏州大学附属第一医院) 行 PET-CT 示: 滤泡淋巴瘤化疗后:1. 双侧颈部、纵膈、腋窝、后腹膜、腹腔、腹股沟多发肿大淋巴结, 部分肿大, 均伴葡萄糖代谢增高, 与本院前片 PET-CT (2020-04-13) 相比, 病灶增多, 代谢增高, 请结合临床。2. 右侧侧脑室旁低密度影, 较前相仿, 考虑陈旧性病变;脂膜炎;盆腔积液。2020-11-22(苏州大学附属第一医院) 淋巴结彩超示: 双侧腹股沟淋巴结肿大, 建议必要时穿刺活检;左侧颈部淋巴结肿大;右侧颈部未见异常肿大淋巴结;双侧腋下淋巴结肿大。考虑患者对美罗华耐药, 建议再次取样活检, 看是否转化, 确定下一步治疗方案。故 2020-11-23 到我病区住院, 行外周血流式;淋巴结流式;结论:CD5-CD10-成熟 B 细胞淋巴瘤, 建议结合病理和其他相关检查明确诊断。右侧腹股沟淋巴结活检病理诊断:「右侧腹股沟」低级别滤泡性淋巴瘤。未治疗, 出院。患者于 2020-12-15 签署「SHCO14748 M 胶囊在复发或难治性惰性细胞恶性血液肿瘤患者单、多次剂量递增的安全性、耐受性及药代动力学 I 期临床研究」知情, 分配筛选号为 01036, 筛选结果符合入选标准, 不符合排除标准, 于 2020-12-22 成功入组, 入组号 C4011, 适应症扩展组, 患者于 2020-12-24 进行 C1D1 给药。一周前, 患者不明诱因出现活动后胸闷、气喘, 偶有咳嗽, 无明显咳痰, 当时无发热, 未治疗, 症状进行性加重。2021-04-15 就诊江苏省人民医院急诊, 查血常规: 白细胞 7.12*10^9L, 中性粒细胞计数 4.56*10^9/L, 血红蛋白 134.00 g/L 偏低, 红细胞压积 34.40% 偏低, 血小板 229*10^9/L;肝肾功能电解质、超敏肌钙蛋白 T : 正常;乳酸脱氢酶 544U/L。颈部+胸部+全腹部 CT 平扫加增强扫描 (2021-04-15): 淋巴瘤治疗后, 双侧颈血管鞘旁、锁骨上窝、纵隔、两侧肺门及腋窝、肝门部、肝胃间隙、腹主动脉旁、肠系膜根部、双侧腹股沟及盆腔多发稍大淋巴结, 较 2021-2-18 纵隔内淋巴结稍增大。桶状胸。甲状腺左叶内小斑片状稍低密度影, 建议结合 B 超。两肺多发散在点、片状模糊影, 考虑两肺感染性病灶, 较前新发, 建议治疗后随诊复查。原两肺结节显示欠清。主动脉及冠状动脉硬化。脾脏稍大。前列腺增生伴钙化。直肠管壁稍厚。较前相仿。冠脉 CTA (2021-04-15): 冠脉粥样硬化。两肺弥漫磨玻璃影, 考虑 1. 药物性肺损伤 2. 感染。心电图 (2021-04-15): 窦性心律;大致正常心电图。按「肺部感染」, 给予头孢哌酮舒巴坦、莫西沙星氯化钠输注, 症状无减轻, 且今日出现发热, 体温超过 38.0℃, 故收入我病区进一步治疗。入院时, 患者神志清, 精神差, 气喘、胸闷、发热, 偶有咳嗽, 食欲欠佳, 睡眠差, 大小便无异常, 近期体重无明显改变。
既往史:否认病毒性肝炎、肺结核、伤寒、疟疾病史, 否认高血压、糖尿病、高血脂病史, 否认心脏病、脑血管疾病史, 否认精神病史、地方病史、职业病史。否认外伤、输血、中毒、手术史, 自诉「青霉素」否认其他药物、食物过敏史, 预防接种史不详。
初步诊断:1. 滤泡性淋巴瘤 ( IV 期 FLIPI-1 3 分 高危)2. 肺部感染 3. 低氧血症
第二部分:常规检测结果、常规病原学检测结果等
2021-04-16:
【血常规】白细胞 5.60*10^9/L, 中性粒细胞计数 4.2*10^9/L, 血红蛋白 117.00 g/L 偏低, 红细胞压积 34.40% 偏低, 血小板 189*109/L,C 反应蛋白 11.5 mg/偏高。
【急诊肝肾功电解质组套】总蛋白 56.50 g/L 偏低, 球蛋白 22.30 g/L 偏低, 谷丙转氨酶 16.1U/L 偏低, 钾 3.38 mmol/L 偏低, 钠 136.4 mmol/L 偏低, 总钙 2.04 mmol/L 偏低, 葡萄糖 7.92 mmol/L 偏高, 余项目正常。
【血凝七项】凝血酶原时间 12.90 秒偏高, 纤维蛋白原 5.05 g/L 偏高, 余项目正常。
【心肌酶谱】乳酸脱氢酶 1344.7U/L 偏高, 肌酸激酶 43.1U/L 偏低, 余项目正常。
2021-04-18:
【血常规】白细胞 6.91*10^9/L, 中性粒细胞计数 5.9*10^9/L, 血红蛋白 11l.00 g /L 偏低, 红细胞压积 33.50% 偏低, 血小板 192*10^9/L,C 反应蛋白 5.99 mg/L。
【血凝七项、降钙素原】正常。
2021-04-22:
【胸部 CT 平扫】两肺弥漫斑片状模糊影, 淋巴瘤浸润? 感染? 建议复查。动脉粥样硬化。左侧胸膜稍增厚。
2021-04-23:
【血常规】白细胞 5.66*10^9/L, 中性粒细胞计数 4.6*10^9/L, 血红蛋白 116.00 g/L 偏低, 红细胞压积 33.70% 偏低, 血小板 195*10^9/L。
【急诊肝肾功电解质组套】总蛋白 54.30 g/L 偏低, 白蛋白 29.80 g/L 偏低, 球蛋白 24.50 g/L 偏低, 谷丙转氨酶 15.5U/L 偏低, 谷草转氨酶 13.8U/L 偏低, 钠 135.8 mmol/L 偏低, 氯 97.8 mmol/L 偏低, 尿酸 168.1umol/L 偏低, 葡萄糖 9.39 mmol/L 偏高, 余项目正常。
【血凝七项】正常。
2021-04-24:
【血常规】白细胞 6.48*10^9/L, 中性粒细胞计数 5.6*10^9/L, 血红蛋白 117.00 g/L 偏低, 红细胞压积 33.90% 偏低, 血小板 214*10^9/L。
【急诊肝肾功电解质组套】总蛋白 55.10 g/L 偏低, 谷丙转氨酶 16.9U/L 偏低, 钠 136.9 mmol/L 偏低, 尿酸 194.9umol/L 偏低, 葡萄糖 12.61 mmol/L 偏高, 余项目正常。
【N 端-脑利钠肽】3170 pg/mL。
【心肌酶谱】乳酸脱氢酶 315U/L 偏高, 羟丁酸脱氢酶 270U/L 偏高, 余项目正常。
【血凝七项】大体正常。
2021-04-27:
【血常规】白细胞 5.81*10^9/L, 中性粒细胞计数 4.6*10^9/L, 血红蛋白 112.00 g/L 偏低, 红细胞压积 31.70% 偏低, 血小板 151*10^9/L。
【急诊肝肾功电解质组套】总蛋白 50.40 g/L 偏低, 白蛋白 28.00 g/L 偏低, 球蛋白 22.40 g/L 偏低, 谷丙转氨酶 15.7U/L 偏低, 谷草转氨酶 15.7U/L 偏低, 胆碱酯酶 5540.3 U/L 偏低, 尿酸 203.9umol/L 偏低, 葡萄糖 7.71 mmo1/L 偏高, 余项目正常。
【N 端-脑利钠肽】1880pg/ml。
【心肌酶谱】乳酸脱氢酶 273U/L 偏高, 羟丁酸脱氢酶 221 U/L 偏高, 余项目正常。
【血凝七项】正常。
2021-04-28:
【胸部 CT】两肺弥漫斑片状模糊影 (较前 2021.4.22 吸收好转), 淋巴瘤浸润? 感染? 两侧腋窝、纵隔及腹膜后多发淋巴结稍增大 (较前 2021.4.22 大致相仿)。动脉粥样硬化。两侧胸腔少量积液。
2021-05-02:
【血常规】白细胞 7.68*10^9/L, 中性粒细胞计数 5.8*10^9/L, 淋巴细胞计数 1.4*10^9/L, 单核细胞计数 0.49*10^9/L, 血红蛋白 111.00 g/L 偏低, 红细胞压积 33.30% 偏低, 血小板 147*10^9/L。
【急诊肝肾功电解质组套】总蛋白 55.80 g/L 偏低, 球蛋白 22.50 g/L 偏低, 谷丙转氨酶 10.9U/L 偏低, 谷草氨转酶 14.0 U/L 偏低, 胆碱酯酶 5401.4 U/L 偏低, 磷 1.60 mmo1/L 偏高, 尿素 9.7 mmo1/L 偏高, 葡萄糖 9.83 mmo1/L, 余项目正常。【血凝七项】正常。
2021-05-06:
【血常规】白细胞 8.07*10^9/L, 中性粒细胞计数 5.7*10^9/L, 淋巴细胞计数 1.8*10^9/L, 血红蛋白 119.00 g/L 偏低, 红细胞压积 34.30% 偏低, 血小板 162*10^9/L。
【急诊肝肾功电解质组套】谷丙转氨酶 16.3 U/L 偏低, 胆碱酯酶 5751.0 U/L 偏低, 磷 1.52 mmol/L 偏高, 葡萄糖 2.93 mmol/L 偏低, 余项目正常。
【血凝七项】大体正常。
【胸部 CT】两肺弥漫斑片状模糊影, 较 2021.4.28 稍有吸收, 结合临床。两侧腋窝、纵隔及腹膜后多发淋巴结稍增大。动脉粥样硬化。两侧胸膜增厚。甲状腺右侧叶可疑结节灶。
第三部分:mNGS 检测
2021-04-23,入院 7 天后送检 标本类型:肺泡灌洗液
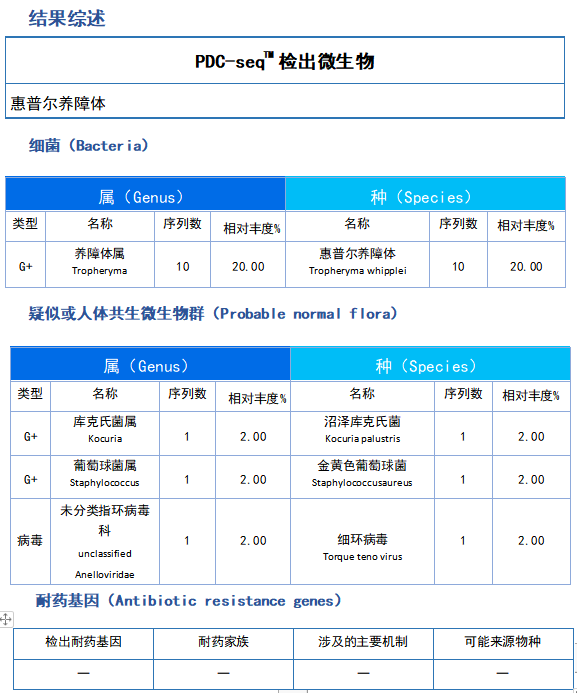
第四部分:鉴别诊断
诊断明确, 无需鉴别。
第五部分:治疗经过及预后
04-17 患者目前淋巴瘤较稳定, 口服 PI3K 抑制剂治疗过程中出现肺部感染, 暂停口服 PI3K 抑制剂;患者肺部感染突出, 合并肺间质病变, 不排除肺真菌感染、卡氏肺孢子虫肺炎, 积极完善病原学检查查找致病菌, 给予持续吸氧, 建议给予美罗培南、莫西沙星针、卡泊芬净抗感染、复方磺胺等治疗;辅以雾化平喘、激素应用 (甲泼尼龙琥珀酸钠针) 抗炎等治疗。04-18 治疗后患者临床症状减轻, 初步评估治疗有效。04-19 患者临床症状逐步减轻, 停用莫西沙星针, 继续美罗培南、卡泊芬净、复方磺胺等抗感染治疗。激素 (甲泼尼龙琥珀酸钠) 逐步减量至停用。04-20 患者一般情况改善, 临床症状减轻, 但患者不吸氧状态下脉氧仍较低, 按现方案继续抗感染、激素应用等治疗。04-22 患者仍有胸闷、气喘, 血氧饱和度较低, 复查胸部 CT 提示肺部感染仍严重, 建议呼吸科会诊协助诊疗, 必要时行肺泡灌洗。胸部 CT 表现考虑细菌、真菌混合感染, 不排除卡氏肺孢子虫肺炎, 继续抗感染、抗真菌、抗卡氏肺孢子虫肺炎治疗。04-23 患者经呼吸科会诊, 于今日下午行肺泡灌洗术, 术后患者心悸、气喘加重, 血压下降, 最低血压降至 70/40 以下, 立即给予多巴胺应用、补液等处理, 患者血压逐步升至 100/60 mmHg 左右, 继续严密观察, 随后患者症状缓解, 血压恢复正常水平。嘱夜班严密观察血压等生命体征, 观察有无咯血表现。04-25 患者肺泡灌洗液检出「惠普尔养障体」, 该细菌敏感抗生素有青霉素、头孢曲松、链霉素、复方磺胺甲噁唑片。建议调整抗感染方案如下: 停用美罗培南针, 调整为头孢曲松针, 继续口服复方磺胺甲噁唑片, 余抗感染方案不变。04-27 患者症状逐步减轻, 治疗有效, 肺泡灌洗液未见卡氏肺孢子虫, 但请本部放射科及呼吸科主任评估患者情况, 仍考虑卡肺不除外, 继续按现方案吸氧、抗感染等治疗。复查胸部 CT 评估肺部感染控制情况, 患者目前病情较前明显好转, 脉氧维持在 95% 左右, 今日给予停病重。04-30 患者症状逐步减轻, 复查胸部 CT 示肺部感染改善, 停用磷甲酸钠针、利奈唑胺针, 激素逐步减量, 余方案不变, 继续抗感染、抗真菌等治疗。05-03 患者临床症状缓解, 抗感染治疗 2 周余, 停用卡泊芬净针, 继续复方磺胺甲噁唑片、伏立康唑分散片等应用抗感染、抗真菌治疗。注意复查胸部 CT 评估肺部情况。05-06 患者诊断明确, 本次因肺部感染入院, 治疗 2 周余, 临床症状缓解, 复查胸部 CT 明显改善, 病情好转, 今日出院。
案例总结:
患者以滤泡性淋巴瘤,肺部感染入院治疗。入院后有发热伴有咳嗽,活动后气喘等症状,常规抗感染治疗无效后于 4 月 23 日行支气管镜下检查灌洗液送检 NGS,结果示:普惠尔养障体。该细菌敏感抗生素有青霉素,头孢曲松,链霉素,复方磺胺甲恶唑片。调整抗生素方案如下:停用美罗培南针,调整为头孢曲松,继续口服复方磺胺甲恶唑片。27 日复查胸部 CT 评估肺部感染控制情况,患者病情明显好转。







