第一部分:病例描述
主诉:
患者男性,37 岁,因「右侧肢体活动不利 12 小时,突发意识障碍 3 小时」入院。
现病史:
患者 2020 年 12 月 29 日 22 时 30 分左右无明显诱因出现言语含糊,伴右侧肢体活动不利,不伴恶心、呕吐,就诊于山西医科大学第一医院急诊,头颅 CT 结果示:左侧基底节区脑出血,患者不配合治疗,1 小时后出现意识障碍、瞳孔散大,复查头颅 CT 出血量明显增多,为进一步手术治疗,入住神经外科;完善术前准备,急诊全麻下行左侧额颞叶开颅脑血肿清除术+去骨瓣减压术,术后转入重症医学科。
既往史:
高血压 10+年,平素未规律治疗,血压波动于 140-160/90-100 mmHg;2 型糖尿病 糖尿病肾病病史,平素肌酐大于 200umol/L,间断出现双足水肿。
入院诊断:
左侧基底节区脑出血 高血压病 3 级(很高危)2 型糖尿病 糖尿病肾病
第二部分:常规检测结果、常规病原学检测结果等
2020-12-3---多次留取脑脊液生化、常规均正常;脑脊液、血培养均提示无菌生长;
2021-1-2---痰培养:肺炎克雷伯菌、无乳链球菌;
2021-1-7---痰培养:金黄色葡萄球菌;
2021-1-7---尿培养:屎肠球菌;
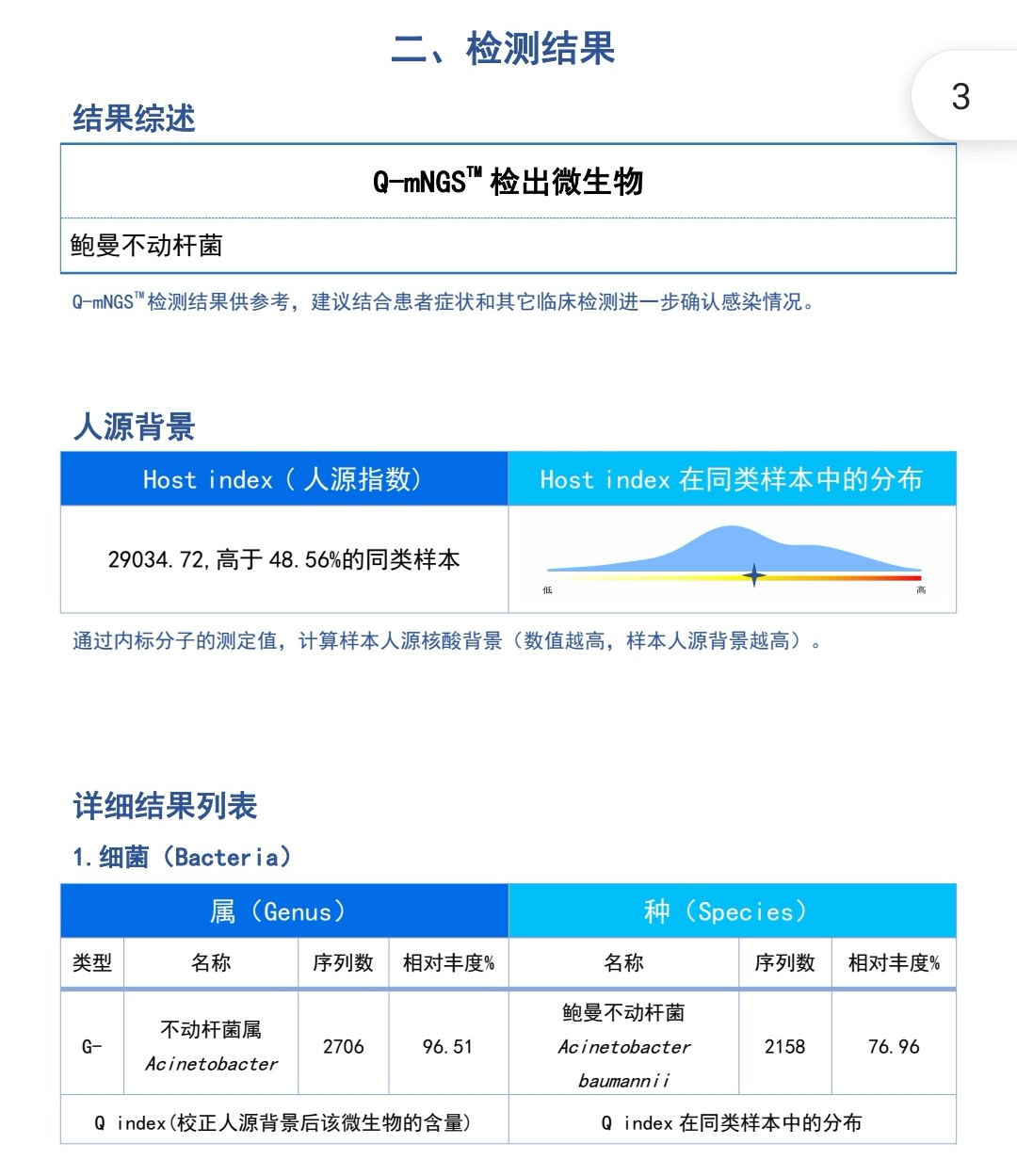
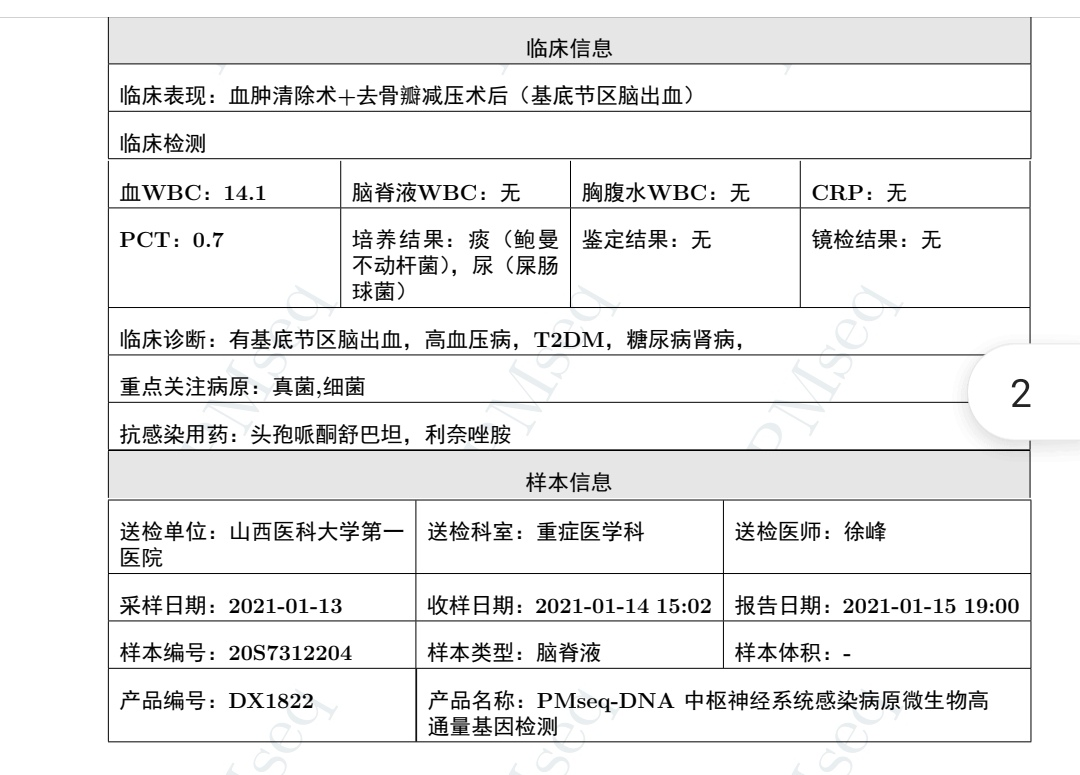
2021-1-13---痰培养:鲍曼不动杆菌;
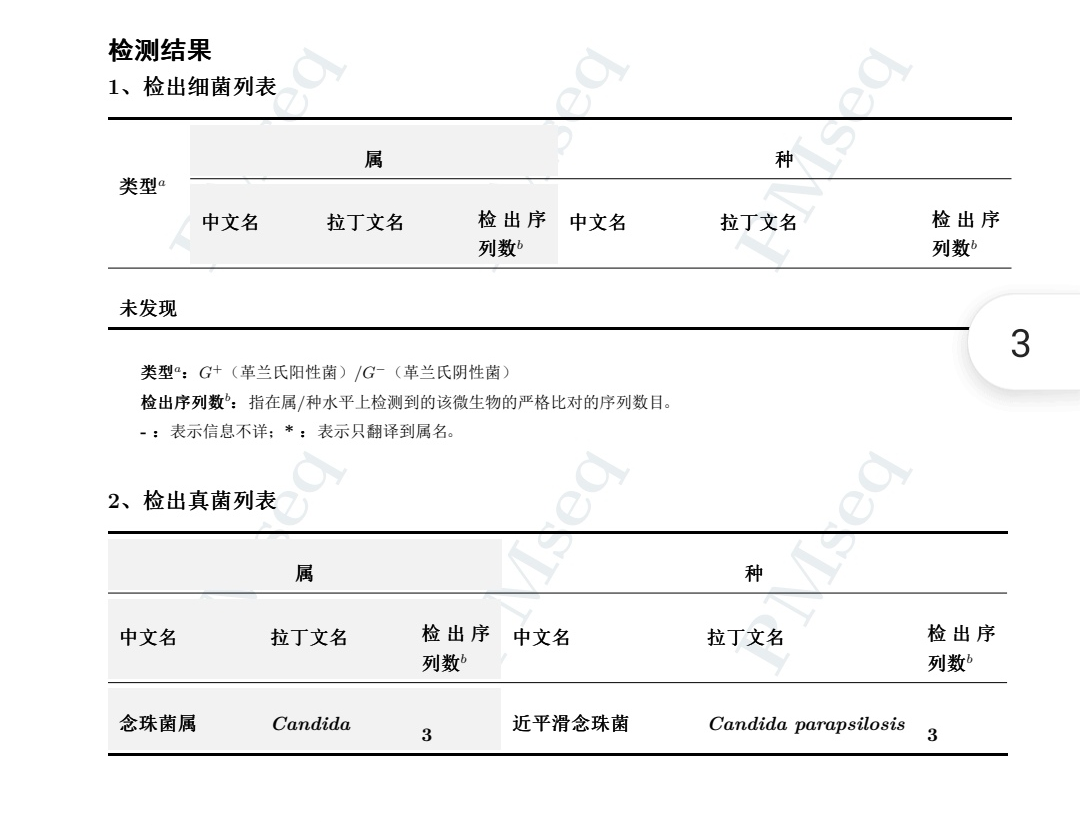
2021-1-16、2021-1-28---尿培养:热带假丝酵母菌;
2021-1-26---痰培养:鲍曼不动杆菌、肺炎克雷伯菌。
第三部分:mNGS 检测
第四部分:鉴别诊断
患者痰液 mNGS 检出鲍曼不动杆菌,加用替加环素联合抗感染,并根据尿培养等结果,联合抗球菌、真菌药物,并加强气道管理,勤翻身、拍背、吸痰,加强气道雾化,体温、血象逐步降至正常。
第五部分:治疗经过及预后
2020-12-31 体温波动于 38℃,白细胞计数 10.2*109/L,考虑发病当晚饮酒史 ,给予厄他培南 1 g Qd 抗感染;肌酐 230-300umol/L,停用甘露醇脱水,给予人血白蛋白、呋塞米脱水降颅压;持续泵入丙戊酸钠预防抽搐;充分镇痛镇静;营养支持等治疗。
2020-1-4 至 1-7 血象在正常范围,但体温持续>38℃,痰培养结果回报:肺炎克雷伯菌、无乳链球菌、金黄色葡萄球菌,尿液浑浊,尿培养回报:屎肠球菌;根据病情特点及培养结果调整抗生素为头孢哌酮舒巴坦 1.5 g Q6 h(根据清除率调整剂量)、利奈唑胺联合抗感染,体温逐步降至正常。
2021-01-14 患者神志处于深昏迷状态,评估后床旁行经皮气管切开术;尿量持续偏少,留置右侧股静脉血滤管,行床旁肾脏替代。
2021-01-15 体温升至 38.5℃,血象呈上升趋势,血小板明显下降,胸部 CT 提示双肺感染,痰培养回报:鲍曼不动杆菌,加用替加环素 100 mg Q12 h,抗感染效果不理想,体温 37.7-38℃;01-16 尿培养回报(两次):热带假丝酵母菌,01-21 联合氟康唑。
逐步抗生素降级,停用。1-26 痰培养回报:鲍曼不动杆菌、肺炎克雷伯菌,但体温、血象均正常,脑脊液、尿液清亮,肺部影像学未见明显变化,未予特殊处理。
2021-02-17 尿量 2000 ml/d,肌酐<200umol/L,暂停床旁肾脏替代治疗。
案例总结:
本案例患者左侧基底节区脑出血诊断明确,且短时间内出现二次出血,病情危重,术后给予机械通气、充分镇静镇痛、预防抽搐、抗感染、营养支持等治疗,因基础肾功能不全病史,给予白蛋白、呋塞米脱水降颅压,后因尿量少,肌酐水平呈进行性上升趋势,行床旁肾脏替代。
在治疗过程中,因多部位感染多次调整抗生素方案,在今后的诊治过程中,多次留取脑脊液、痰液、尿液、血培养,根据培养结果,更精准使用敏感抗生素,缩短疗程,减少患者住院天数及费用。







